便秘とは?
便秘の定義
「便秘」という言葉は一般でもよく耳にしますが、どういう状態が「便秘」なのでしょう?。1日でも便がでなければ便秘なのか、4ー5日出なくて初めて「便秘」と言えるのでしょうか?
「便秘」について、日本内科学会は「3日以上排便がない状態, または毎日排便があっても残便感がある状態」と定義しています。また慢性便秘症診療ガイドライン(2017年)では「本来体外に排出すべき糞便を十分量かつ快適に排出できない状態」と定義されています。
つまり毎日排便があってもすっきりしなければ「便秘」と言えますし、3日に1回の排便でもすっきりと出るなら「便秘」ではないということになります。
便秘の診断基準
慢性便秘症診療ガイドラインによる便秘の診断基準を示します。
1「便秘症」の診断基準
以下の6項目のうち2項目以上を満たす
a.排便の4分の1超の頻度で,強くいきむ必要がある.
b.排便の4分の1超の頻度で,兎糞状便または硬便である.
c.排便の4分の1超の頻度で,残便感を感じる.
d.排便の4分の1超の頻度で,直腸肛門の閉塞感や排便困難感がある.
e.排便の4分の1超の頻度で,用手的な排便介助が必要である(摘便・会陰部圧迫など).
f.自発的な排便回数が,週に3回未満である.2「慢性」の診断基準
6ヶ月以上前から症状があり、最近3か月間は上記の基準をみたしていること引用元:日本消化器病学会関連研究会 慢性便秘の診断・治療研究会編:慢性便秘症診療ガイドライン 2017,p.6,2017,南江堂
上記の診断基準は腹部膨満感や腹痛などの便秘による症状が加味されていません。このため実際の診療ではこの診断基準を参考にしつつ、患者さんの症状や訴えから総合的に診断します。
また便秘の程度を客観的に判断するために下のようなスコアリングシステムを用いて評価することもあります。
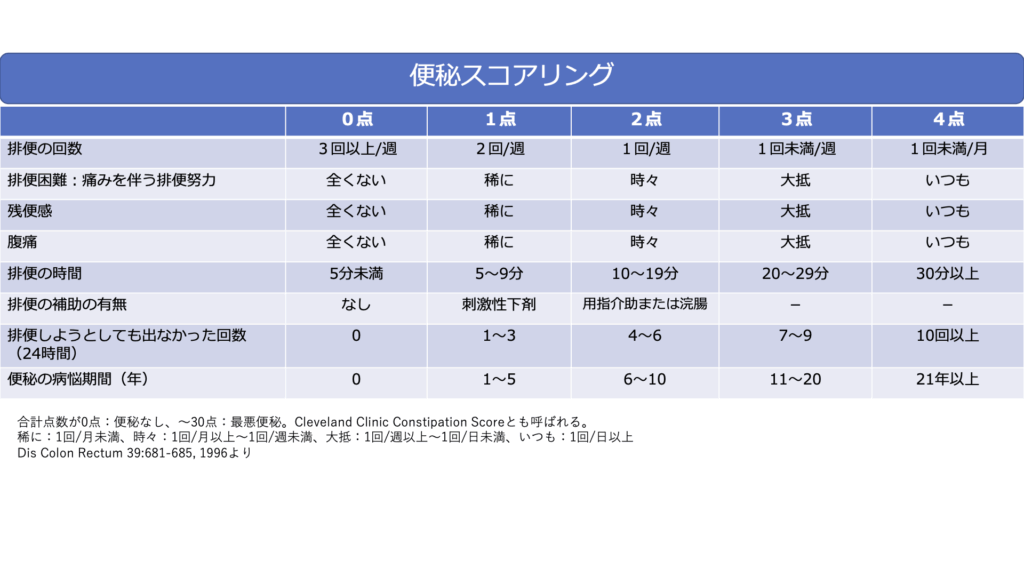
便秘の種類は?
便秘はその原因により①機能性便秘、②器質性便秘、③症候性便秘、④薬剤性便秘に分けられます。また機能性便秘には弛緩性便秘、けいれん性便秘、直腸性便秘があります。
機能性便秘
最も多いのが機能性便秘です。大腸の検査で便秘の原因となる異常を認めず、大腸のぜん動運動の異常によりおこる便秘です。
弛緩性便秘
十分なぜん動運動が行われず、便が大腸内に長くとどまった結果水分が過剰に吸収されて便が硬くなります。女性や高齢者に多くみられます。運動不足、野菜などの食物繊維不足、極端なダイエットなどの生活習慣が発症にかかわることがあります。
けいれん性便秘
自律神経の過度の緊張により大腸のぜん動運動がけいれんを起こしたような状態となります。このため便の直腸への移動が阻害され便秘となります。ストレスが誘引となることが多いと言われています。
直腸性便秘
排便を我慢する習慣があると便が直腸に到達しても便意を催しにくくなります。このため便が直腸内にとどまってしまい便秘となるのが直腸性便秘です。浣腸や下剤の乱用が原因となることがあります。
器質性便秘
大腸がんやクローン病、術後の癒着などによる腸管の狭窄により、便がスムーズに通過することができなくなり生じる便秘を器質性便秘といいます。原因となる病変を治療することが基本です。
症候性便秘
腸管以外に生じる疾患に合併して起こる便秘を症候性便秘といいます。糖尿病、甲状腺機能低下症、脳血管障害、パーキンソン病、強皮症などがあります。
薬剤性便秘
服用している薬の副作用として起こる便秘です。 原因となる薬剤には抗コリン作用剤(パーキンソン病治療剤、抗うつ剤など)、咳止め、ガン疼痛に対する麻薬などがあります。
便秘を調べるための検査は?
問診
便秘の診断には問診が重要です。便秘で受診された方には次のような項目をお聞きします。
・便秘はいつからか
・便の回数、性状
・腹痛、腹部膨満感、排便困難感、残便感の有無
・血便、体重減少の有無
・排便に要する時間
・下剤や浣腸の使用の有無
・内服薬の有無
身体診察
腹部の診察および直腸肛門診を行います。
大腸内視鏡検査
問診や診察で大腸がんの鑑別が必要と判断した場合や大腸の病変が疑われる場合は大腸内視鏡検査を行います。
便秘の治療
器質性便秘や症候性便秘の場合は原因となる病気の治療を、薬物性便秘の場合は原因となる薬物の変更または中止を行います。機能性便秘の場合は、生活習慣が原因となっていることがありますので生活習慣の改善を行い、必要に応じて薬物治療を行います。
生活習慣
規則正しい排便のためには、生活習慣の改善が基本です。また便意を感じた時に我慢せずに排便することも重要です。
食事
食物繊維には便が大腸を通過する時間を短くし、便の量を増やす働きがあります。食物繊維の摂取不足が便秘の原因となっていることが多いため、食物繊維の摂取量を適正化することが症状の改善に有用です。食物繊維は野菜、果物、海藻類に多く含まれているため、これらの食品をバランス良く摂るようにしましょう。
また腸内細菌の状態を整えるために、発酵食品・乳製品なども摂るようにしましょう。
運動
排便時にいきむ時に便を押し出すのに腹筋の力が必要です。このため腹筋の力をつけることは便秘の改善に有用です。また有酸素運動は腸管運動を改善します。腹部をねじる運動は腸管を刺激し,また自律神経のバランスを保 ち腸管運動を整えるとされています。
また以下のような腹部マッサージも症状の改善に有用なことがあります。
・腹部を腸の内容物の進行方向に合わ せて「の」の字にマッサージする
・左右の脇腹を上下 に揉む
・下腹部を上に押し上げるように圧迫し横 行結腸を刺激する
薬物療法
食事療法、運動療法を行っても十分な排便が得られない場合は薬物療法を行います。便秘に使用する薬は「刺激性下剤」と「非刺激性下剤」に分けられます。
刺激性下剤
腸管を刺激し、運動を活発化することにより排便を促す働きの下剤です。センノシド、ピコスルファートナトリウムなどがあります。定期的に内服するのではなく、頓服で用いられることが多い薬剤です。
非刺激性下剤
便を軟らかくすることにより排便を促す薬剤です。酸化マグネシウム、ルビプロスト ン(アミティーザ)、エロキシバット(グーフィス)、リナクロチド(リンゼス)、ラクツロース(ラグノスNFゼリー)などがあります。基本的には毎日内服し量や種類を調節することで、便の回数や性状を調整します。
最後に
便秘の診断、種類、治療法について解説しました。便秘は長い期間悩まれていることが多いと思いますが、治療によって便秘が解消すると生活の質が劇的に改善します。また便秘には大腸がんなどの重大な病気が隠れていることもあります。便秘で悩まれている方は、お気軽にいとせクリニックにご相談ください。



